|
Basophile Granulozyten sind noch seltener anzutreffen.
Ihr Anteil beträgt nur 0,01 Prozent aller
Leukozyten. Sie lassen sich mit basischen Farbstoffen
färben. Auch sie sind gegen Parasiten und
bei Allergien im Einsatz. Sie besitzen Speicher
für Histamin und Heparin. Beide Substanzen
werden bei Bedarf freigesetzt. Über diese
Zellen ist bisher noch am wenigsten bekannt.
Monozyten
Monozyten gehören zu den größten
Leukozyten. Ihr Anteil beträgt drei
bis acht Prozent. Sie haben einen großen
Zellkern und kommen aus
dem Knochenmark. Ihr wichtigster Speicherort ist
die Milz. Sie leben
maximal drei Tage. Oft wandern sie aus der Blutbahn
ins Gewebe und
werden zu großen Fresszellen (Makrophagen).
Im Gewebe werden sie
viel älter, nämlich bis zu mehreren
Monaten. Dabei können sie bis zu
100 Bakterien fressen. Außerdem können
sie Teile des Fremdmaterials
an ihre Oberfläche transportieren und anderen
Abwehrzellen präsentieren.
Gleichzeitig werden verschiedene Zytokine gebildet
und freigesetzt.
Dendritische Zellen haben bäumchenartige
Fortsätze an ihrer Oberfläche
und bekommen dadurch ein sternförmiges Aussehen.
Sie stammen
von Monozyten ab. Ihre besondere Fähigkeit
ist die, dass sie besonders
gut T-Zellen aktivieren können, nachdem sie
große Mengen von Viren
und Bakterien gefressen haben.
Was gibt es sonst noch für Zellen? Zum Beispiel
Mastzellen. Sie spielen
bei Allergien eine besondere Rolle. Sie enthalten
große Mengen an
Histamin. Diese Substanz wirkt gefäßerweiternd,
sodass es auch zu
Flüssigkeitseinlagerungen kommt.
Stoffe des Immunsystems
(Zellprodukte, Zytokine)
An erster Stelle stehen die Zytokine, Synonyme
dafür sind Lymphokine
oder Interleukine. Es sind kleine Eiweißmoleküle,
die von verschiedenen
Körperzellen freigesetzt werden. Sie lösen
bestimmte Reaktionen
im Immunsystem aus. Zu ihnen gehören auch
die Interferone, die besonders auf Viren wirken.
Die Zytokine werden später ausführlich
besprochen. Chemokine sind eine Untergruppe der
Zytokine. Sie mobilisieren
Abwehrzellen und bringen diese zu Infektionsherden.
Mechanismen des Immunsystems
Es gibt zwei grose Bereiche in unserem Immunsystem,
das
• angeborene oder unspezifische Immunsystem,
das uns sofort nach
der Geburt zu Verfügung steht und das
• erworbene oder spezifische Immunsystem,
das aufgrund des immunologischen Gedächtnisses
Erreger erkennen und abtöten kann.
Eine weitere Gliederung entsteht dadurch, ob
Erreger durch Zellen
(zellulare Immunität) oder durch Antikörper
(humorale Immunität) bekämpft
werden.
Hier eine Zusammenfassung der wesentlichen Unterschiede
zwischen
angeborenem und erworbenem Immunsystem:
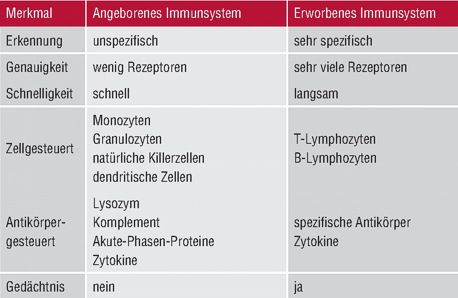
Angeborene Immunität
Der menschliche Körper ist ständig
gefährlichen Mikroorganismen
ausgesetzt. Der Organismus muss alles tun, damit
gefährliche Keime
nicht in den Körper eindringen können.
Die Epithelien auf der Körperoberfläche
bilden die erste Barriere gegen Infektionen. Es
ist eine
Art Versiegelung auf rein mechanische Art, die
das verhindert. Nur
wenn Krankheitserreger diese Barriere überwinden
können, kommt es
zur Infektion. Dann muss das Immunsystem rasch
reagieren. Auch die
Schleimhäute sind durch ihren Schleim geschützt.
Flimmerepithelien
in den Atemwegen und die Darmperistaltik unterstützen
das Abwehrsystem.
Aber es werden auch chemische Substanzen auf
den Epithelien gebildet.
Diese können Mikroorganismen abtöten
oder ihr Wachstum hemmen.
Eine dieser Substanzen ist Lysozym, ein antibakterieller
Stoff im
Speichel und in der Tränenflüssigkeit.
Außerdem erschwert die nicht
pathogene (natürliche) Bakterienflora die
Ansiedelung pathogener Organismen.
Die wichtigsten Zellen der angeborenen Immunabwehr
sind Monozyten,
neutrophile Granulozyten, im späteren Verlauf
auch die natürlichen
Killerzellen. Dazu kommen die Zytokine und das
Komplementsystem.
Wie sieht der Ablauf der angeborenen Immunabwehr
aus?
Gelingt es Keimen die Epithelbarriere zu überwinden,
in den Körper einzudringen und sich dort
auch zu vermehren, dann beginnen das zelluläre
und antikörpergesteuerte Immunsystem mit
ihren Abwehraufgaben. Als Erstes reagieren die
großen Fresszellen, besonders die Makrophagen.
Hinzu kommen die kleinen Fresszellen, die neutrophilen
Granulozyten. Beide erkennen Rezeptoren an der
Oberfläche fremder Zellen und sind bereits
in der Lage, zu erkennen, was körperfremd
ist. Ihre Aufgabe ist es, Stoffe freizusetzen,
die eine Entzündung herbeiführen. Die
Fresszellen umhüllen mit ihrer Membran den
Keim und nehmen ihn auf, es findet eine Art „Verdauung“
statt. Die fremden Strukturen werden abgebaut.
Gleichzeitig werden toxische Produkte freigesetzt
wie Wasserstoffperoxid, Superoxid und Stickstoffmonoxid
(NO) und es kommt zu einer Entzündungsreaktion.
TNFa spielt dabei eine grose Rolle. Die Entzündungsreaktion
zielt darauf ab, die Infektion zu bekämpfen.
Dabei spielen drei Faktoren eine Rolle:
• Die Entzündung lockt weitere
Abwehrzellen an. Dadurch wird die Immunabwehr
verstärkt.
• Es entsteht eine zusätzliche
Barriere, wodurch die Ausbreitung der Infektion
behindert wird.
• Der Heilungsprozess wird gefördert.
Eine weitere Besonderheit kommt hinzu. Die Durchblutung
des Gewebes
wird verstärkt und gleichzeitig verlangsamt
sich die Blutgeschwindigkeit.
Dadurch kommen mehr Abwehrzellen in dem Gebiet
an und
sie haben mehr Zeit, ins Gewebe einzuwandern.
Die Gefäßwand wird
außerdem durchlässiger. Dadurch entsteht
eine Schwellung des Gewebes,
es kommt auch zu Schmerzen.
Weitere Mechanismen sind typisch für die
angeborene Immunabwehr:
Akute-Phase-Proteine, Komplementsystem, Chemokine,
Zelladhäsionsmoleküle
und viele weitere gehören dazu – das
aber führt in diesem
Rahmen zu weit. Wenden wir uns lieber dem erworbenen
Immunsystem
zu.
Erworbenes Immunsystem
Die oben beschriebenen Mechanismen der angeborenen
Immunität werden bei der Abwehr von Erregern
zuerst eingesetzt. Durch sie wird die Aktivität
des Immunsystems erhöht. Viele Erreger haben
inzwischen jedoch die Fähigkeit erlangt,
die Mechanismen der angeborenen Immunabwehr zu
überwinden, und sich so weiter ausbreiten
zu können. Ein Überleben ist jetzt nur
noch möglich, wenn der Organismus weitere
Fähigkeiten besitzt. Jetzt kommt das erworbene
(adaptative) Immunsystem zum Einsatz.
Das erworbene Immunsystem erhöht massiv
die Effektivität des angeborenen Immunsystems.
Entscheidend ist dabei das immunologische Gedächtnis,
denn dieses fehlt dem angeborenen Immunsystem.
Dieses Gedächtnis erzeugt rasch eine effektive
Immunantwort. Die B- und T-Lymphozyten orten den
Erreger vor Ort, vermehren sich und differenzieren
sich weiter. Jeder Lymphozyt ist spezifisch für
einen bestimmten Erreger. Da jeder Mensch Milliarden
von Lymphozyten besitzt, verfügt er über
ein großes Spektrum spezialisierter Lymphozyten.
B-Lymphozyten und auch T-Lymphozyten haben einen
speziellen Rezeptor zur Erkennung des Erregers.
Bei B-Lymphozyten sind die später gebildeten
Antikörper identisch mit dem Rezeptor. Ein
Antikörper erkennt meist nur eine kleine
Region auf der Oberfläche eines großen
Moleküls.
Antikörper werden auch als Immunglobuline
bezeichnet. Fünf verschiedene Klassen werden
unterschieden: IgM, IgD, IgG, IgE und IgA. Bei
IgG unterscheidet man IgG1, IgG2, IgG3 und IgG4,
bei IgA gibt es IgA1 und IgA2. Alle B-Lymphozyten
produzieren zunächst Immunglobulin M. Nach
Kontakt mit dem Erreger findet im Verlauf der
Immunantwort ein Wechsel der Antikörperklasse
statt. Dabei entstehen IgG, IgA oder IgE.
Wie sieht der Ablauf der erworbenen Immunabwehr
aus?
Das Auslösen einer Immunantwort erfolgt
nicht an der Stelle, wo der Erreger eine Infektion
ausgelöst hat. Sie erfolgt im peripheren
Lymphgewebe. Je nachdem, wo sich der Erreger befindet,
wird er in die entsprechenden naheliegenden lymphatischen
Organe transportiert. Der Transport von Erregern
ins lymphatische Gewebe erfolgt durch das angeborene
Immunsystem. Es besteht also eine Art von Arbeitsteilung.
Das Funktionieren des angeborenen Immunsystems
ist Voraussetzung dafür, dass das erworbene
Immunsystem überhaupt aktiv werden kann.
Eine große Bedeutung spielt die Entzündungsreaktion.
Entscheidend sind antigenpräsentierende Zellen
des angeborenen Immunsystems. Dazu gehören
Makrophagen und ganz besonders die dendritischen
Zellen. Sie beginnen Bakterien, Viren oder Pilze
zu fressen und aktivieren dabei Zytokine. Im Gegensatz
zu den Makrophagen können dendritische Zellen
auch lösliche Produkte aufnehmen. Mit diesem
Material wandern sie zu den benachbarten Lymphknoten,
setzen den Erreger frei und präsentieren
ihn. Sie verteilen sich im gesamten Lymphknoten.
Besonders sind sie aber dort anzutreffen, wo die
Lymphe ein- und ausströmt – sie überwachen
den Lymphstrom. Jetzt kommen T-Lymphozyten hinzu.
Sie kommen aus der Blutbahn in den Lymphknoten.
Sie treffen auf die dendritischen Zellen, docken
dort an und suchen die Oberfläche nach Antigenen
ab. Finden sie nur körpereigenes Material,
dann verlassen sie den Lymphknoten wieder über
den Blutkreislauf und gehen zum nächsten.
Hat die T-Zelle aber ein spezifisches Antigen
entdeckt, verstärkt sich die Verbindung zur
dendritischen Zelle und eine weitere Aktivierung
kommt in Gang. Dies ist der übliche Weg.
Aber es gibt auch Abweichungen. Etwa bei Superantigenen.
Das sind besondere Antigene, die von T-Zellen
direkt ohne den Umweg über die dendritischen
Zellen erkannt werden. Staphylokokken-Gifte bei
Nahrungsmittelvergiftungen sind ein Beispiel dafür.
Ist die Aktivierung über dendritische Zellen
in Gang gekommen, dann bilden die T-Zellen Tochterzellen.
Daraus werden T-Zellen, die gegen Erreger eingesetzt
werden können. Es entstehen TH-Zellen und
zytotoxische Zellen. Es gibt zwei verschiedene
Arten von TH-Zellen: TH1-Zellen (zellulärgesteuert)
und TH2-Zellen (antikörpergesteuert). Welche
Zellen entstehen, ist davon abhängig, welche
Zytokine anwesend sind. Ist es Interferon-Gamma,
dann entwickeln sich TH1-Zellen, ist es Interleukin
4 oder Interleukin 10, entwickeln sich TH2-Zellen.
Auf diese Weise entsteht eine TH1- oder TH2-Dominaz.
Darüber wird später noch ausführlicher
berichtet.
TH1 und TH2 haben unterschiedliche Wirkungen.
Werden vorwiegend TH1-Zellen gebildet, dann kommt
es zu einer verstärkten zellvermittelten
Immunantwort, wodurch Makrophagen aktiviert werden.
Die Produktion von TH2-Zellen dagegen ruft eine
antikörpervermittelte Immunantwort hervor,
indem TH2-Zellen B-Zellen stimulieren und so eine
Antikörperantwort auslösen.
TH1-Zellen spielen eine entscheidende Rolle bei
der Abwehr von intra-und extrazellulären
Erregern, die nicht abgetötet wurden, nachdem
sie von Makrophagen aufgenommen wurden, wie zum
Beispiel bei Tuberkulose oder Lepra. Gleichzeitig
werden charakteristische Zytokine gebildet.
TH2-Zellen sind auf die B-Zellaktivierung spezialisiert.
Sie produzieren eine Vielzahl von Zytokinen. Aus
B-Zellen werden schließlich Plasmazellen,
die ausschließlich Antikörper produzieren.

|